Pessoas com lesão medular acima de T6 (estou me referindo ao nível medular, não a vértebra!) Não terão o sistema simpático se opondo ao parassimpático em seus efeitos sobre o sistema circulatório. Este é o ponto principal para se entender a disreflexia autonômica!

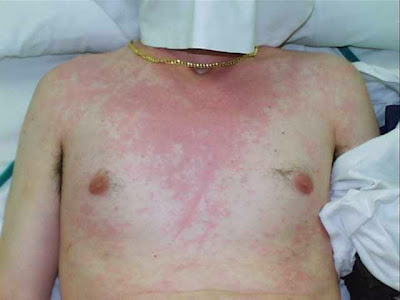 Rash característico da Disreflexia Autonômica Medular
Rash característico da Disreflexia Autonômica Medular
História O paciente com DA geralmente refere história de visão embaçada, dores de cabeça e uma sensação de ansiedade.
Exame Físico:
Um paciente com DA pode ter 1 ou mais dos seguintes achados no exame físico:
(a) Um súbito aumento significativo na pressão arterial sistólica e diastólica, geralmente associada a bradicardia, podem aparecer. A pressão arterial sistólica normal para pacientes com Lesão Medular acima de T6 é de 90-110 mm Hg. A pressão arterial 20-40 mm Hg acima do intervalo de referência para tais pacientes pode ser um sinal de DA.
(b) Sudorese profusa acima do nível da lesão, especialmente na face, pescoço e ombros, pode ser notado, mas isso raramente ocorre abaixo do nível da lesão por causa da atividade colinérgica simpática.
(c) Rubor da pele acima do nível da lesão, especialmente na face, pescoço e ombros,
(d) O paciente pode relatar visão borrada. Manchas podem aparecer no campo visual do paciente. Congestão nasal é comum.
Causas:
Episódios de DA podem ser desencadeados por muitos causas. Essencialmente qualquer estímulo doloroso ou irritante abaixo do nível da lesão pode causar um episódio da DA. Embora a lista de eventos ou condições capazes de desencadear a DA, os principais são:
* Distensão da bexiga
* Infecção do trato urinário
* Distensão ou impactação do intestino
* Cálculos biliares
* Úlcera gástrica ou gastrite
* Trombose venosa profunda
* Úlceras de pressão
* Unha encravada
* Queimaduras
* Picadas de insetos
* O contato com objetos duros ou cortantes (o paciente pode ter sentado em cima de um objeto destes sem perceber)
* Roupas, cintos ou sapatos apertados
* Fraturas ou outros traumas
Pronto, acho que esta é uma boa visão geral sobre o assunto. Mas como eu quero ter certeza de que todo mundo entendeu, abaixo tem um diagrama com os melhores momentos da postagem.

1- A distenção da bexiga causa estimulação dos receptores de dor localizados na parede da própria bexiga.
2- Os receptores de dor enviam uma mensagem que viaja até as vias aferentes da medula espinhal. Esta mesnagem acaba por estimular o sistema nervoso simpático (SNS), resultando em hipertensão.
3-Barorreceptores no arco aórtico são estimulados pela hipertensão e enviam mensagens para o centro vasomotor.
4- O centro vasomotor responde com estímulo para vasodilatação. Porém esta só ocorre acima da lesão espinhal.
Principais tipos de tratamento fisioterápicos
Cinesioterapia: terapia realizada por meio de exercícios de alongamento e fortalecimento, mobilizações, etc., visando a movimentação. Esta é a terapia mais utilizada, sozinha ou associada a outras formas de tratamento (eletroterapia, crioterapia, mecanoterapia, etc.)
Crioterapia: terapia realizada com o uso de frio nas mais variadas formas: compressas, imersão, varredura, dentre outras, para obtenção de analgesia, redução da inflamação e edema, estimulação neuromuscular, etc.
Eletroterapia: – terapia realizada por meio de equipamentos que fazem uso da corrente elétrica em vários parâmetros físicos (intensidade, freqüência, etc.) conforme o objetivo a ser atingido. As principais ações terapêuticas incluem a analgesia, excitação neuromuscular, regeneração de tecidos vasculares, iontoforese – introdução de medicamentos e diagnósticos de condições neuromusculares e órgãos internos. São os famosos “choquinhos”: TENS, eletroacupuntura, correntes diadinâmicas, interferenciais, FES, etc.
Fototerapia: Terapia realizada por meio de luz (parâmetros físicos variáveis) para promoção de analgesia, reparo tecidual, redução da inflamação, dentre outros. Ex.: infravermelho, laser, etc.
Hidroterapia: Terapia por meio de exercícios realizados na água (fria ou morna) com imersão parcial ou total do corpo, visando relaxamento muscular, mobilidade articular, etc.
Massoterapia: Terapia realizada por meio de massagens como a drenagem linfática, massagens clássica e reflexa, etc. Os principais objetivos variam conforme a técnica utilizada: relaxamento muscular, drenagem de membros, estimulação de vísceras, etc.
Mecanoterapia: Terapia realizada por meio de agentes mecânicos com parâmetros variáveis como as demais com finalidade analgésica, antiinflamatória, sonoforese – introdução de medicamentos pelo ultra-som, etc. Ex.: ultra-som.
Respiratória: Terapia que inclui variadas formas de tratamento para reabilitação e promoção de saúde do sistemarespiratório. Ex.: vibração manual, tosse assistida, pressão expiratória, drenagem postural, uso de incentivadores respiratórios, etc.
Terapia Manual: Terapia realizada por meio de técnicas manuais. Geralmente confundida com a massoterapia, distingue-se pela finalidade de restabelecer os movimentos e funções fisiológicas através de manipulações articulares e tecidos moles, alongamentos de fáscias e músculos, etc.
Termoterapia: Terapia realizada por meio de calor seco ou úmido com parâmetros físicos variáveis conforme o objetivo. Aqui entram as terapias por meio de ondas curtas e bolsas de água quente dentre outros, e visam a analgesia, relaxamento muscular, etc.
Antes de determinar qual o tipo de terapia mais adequada ao paciente/atleta, é importante ressaltar a necessidade de submeter-se a uma avaliação completa do quadro em que este se encontra: dados pessoais, queixa principal, dados que remetem ao mecanismo de lesão, estágio em que se encontra a lesão, realizar testes gerais de mobilidade e postura, testes específicos da região acometida e traçar um plano de tratamento/condicionamento em conjunto com demais profissionais para uma maior efetivação da terapia.
Torcicolo congênito: avaliação de dois tratamentos fisioterapêuticos
Congenital torticollis: evaluation of two physiotherapeutic approaches
Luciane Zanusso Pagnossim1
, Augusto Frederico S. Schmidt
2
, Joaquim Murray Bustorff-Silva
3
, Sérgio Tadeu M. Marba
4
, Lourenço Sbragia
5
1
Fisioterapeuta, mestre em Cirurgia pela Faculdade de Ciências Médicas
da Universidade Estadual de Campinas (FCM-Unicamp). Campinas, SP,
Brasil
2
Mestrando em Cirurgia da FCM-Unicamp. Campinas, SP, Brasil
3
Professor titular de Cirurgia Pediátrica do Departamento de Cirurgia da
FCM-Unicamp. Campinas, SP, Brasil
4
Professor adjunto da disciplina de Neonatologia do Departamento de
Pediatria da FCM-Unicamp. Campinas, SP, Brasil
5
Professor adjunto de Cirurgia Pediátrica do Departamento de Cirurgia da
FCM-Unicamp. Campinas, SP, Brasil
RESUMO
Objetivo: Avaliar a evolução clínica e comparar a eficácia
do tratamento fisioterapêutico intensivo ou mínimo, em
neonatos e lactentes com torcicolo congênito.
Métodos: Foram atendidas no Ambulatório de Fisioterapia e Cirurgia Pediátrica do Hospital de Clínicas
da Universidade Estadual de Campinas 47 crianças com
torcicolo congênito. Analisaram-se, retrospectivamente,
antecedentes maternos, neonatais, apresentação clínica e
tratamento fisioterapêutico, classificado de acordo com a
freqüência das sessões. O tratamento intensivo foi definido
como sessões de fisioterapia realizadas pelo fisioterapeuta
no ambulatório, acrescidas de exercícios diários realizados pelos pais em domicílio. O tratamento mínimo foi
considerado quando apenas o fisioterapeuta realizava as
sessões semanalmente no ambulatório, sem a participação
dos pais.
Resultados: Quanto às características demográficas da
população, observou-se: idade média materna=26 anos;
parto normal=40 (85%); mães primigestas=35 (75%);
idade média ao diagnóstico=50 dias. A presença de nódulo
intramuscular foi notada em 46 (98%) pacientes. As seguintes doenças estiveram associadas: luxação congênita de
quadril igual=4 (8%); fratura de clavícula=2 (4%); pé torto
congênito=1 (2%). O tratamento intensivo foi realizado em
34 (72%) pacientes e a cura observada em 100%, após 74
dias, em média. O tratamento mínimo foi aplicado em 13
(28%) pacientes e a cura observada em dez (77%), tratados
em média por 130 dias.
Endereço para correspondência:
Lourenço Sbragia
Rua Alexander Flemming 181 – Cidade Universitária – Barão Geraldo
CEP 13083-970 – Campinas/SP
E-mail: sbragia@fcm.unicamp.br
Recebido em: 3/3/2008
Aprovado em: 12/5/2008
Fonte financiadora: Programa de Apoio à Pós-Graduação pela Coordenação
de Aperfeiçoamento de Pessoal de Nível Superior (Capes)
Conclusões: O torcicolo congênito apresentou evolução
clínica favorável em ambos os grupos. O tratamento intensivo propiciou maior índice de cura em menor tempo de
tratamento.
Introdução
O torcicolo congênito (TC) é definido como uma contratura
unilateral do músculo esternocleidomastoideo que, em geral, se
manifesta no período neonatal ou em lactentes
(1)
. Em crianças
com TC, a cabeça fica inclinada para o lado do músculo afetado e
rodada para o lado oposto
(2)
. A sua incidência é de 1:250 recémnascidos
(3)
e a etiologia ainda não está esclarecida
(2-4)
.
As hipóteses relativas à etiologia da condição se relacionam ao tocotraumatismo cervical
(5)
, à isquemia arterial com
hipofluxo sanguíneo para o esternocleidomastoideo
(6,7)
, à
obstrução venosa do esternocleidomastoideo
(8)
, ao mal posicionamento intrauterino
(9)
e à hereditariedade
(2-10)
.
O diagnóstico é feito clinicamente, observando-se as limitações nos movimentos do pescoço, a elevação do ombro
no lado do músculo contraturado e a posição da cabeça em
inclinação ipsilateral e rotação contralateral
(9-11)
. Um nódulo
pode estar presente na porção média do músculo esternocleidomastoideo em aproximadamente 20% dos pacientes
(2)
.
Com muita freqüência, este nódulo é detectado entre dez e
14 dias de vida e pode crescer durante duas a quatro semanas,
até atingir o tamanho aproximado de uma amêndoa, quando
então começa a regredir e pode desaparecer completamente
até o oitavo mês de vida
(10-12)
.
Devido ao encurtamento muscular unilateral, a criança com
TC prefere dormir na posição prona, com o lado afetado para
baixo. Tal posição provoca pressão assimétrica no crânio e nos
ossos faciais em desenvolvimento
(4)
. Esta pressão constante
na cabeça pode levar a um remodelamento nos ossos da face e
resultar em hemihipoplasia facial ou em plagiocefalia
(13-15)
.
O diagnóstico diferencial é feito com outros tipos de
torcicolos adquiridos. Os torcicolos adquiridos podem ser
decorrentes de problemas oculares, artrite reumatóide devido
à subluxação nas duas primeiras vértebras cervicais (C1 e C2)
ou cisto branquial
(10-11)
. O uso de exames subsidiários, como
a ressonância magnética, para o diagnóstico diferencial não
tem se mostrado efetivo
(16)
.
Existem diversas formas de abordagem do TC, não havendo uma uniformização da sistemática terapêutica
(17)
.
Entretanto, o tratamento inicial de escolha é clínico, por
meio de fisioterapia
(15,18)
. Com o tratamento fisioterapêutico,
90
(11)
a 95%(18)
das crianças melhoram antes do primeiro ano
de vida e 97% dos pacientes melhoram se o tratamento for
iniciado antes dos primeiros seis meses
(2)
. Quando o tratamento fisioterapêutico é tardio, os pacientes podem apresentar complicações como escolioses cervicais e/ou torácicas
compensatórias e dores crônicas
(14-19)
.
Uma vez feito o diagnóstico e iniciado programa fisioterapêutico, existe a necessidade de complementar o
tratamento com cuidados domiciliares, pois a realização
diária e constante dos exercícios melhora o TC
(18)
. Os pais
devem ser orientados e encorajados a participar, realizando os exercícios propostos, e a quantidade de sessões
pode influenciar o tempo de resolução da doença. Assim,
o tratamento intensivo pode ter melhor resolução e durar
menos tempo
(2-20)
.
c) achados clínicos: distúrbio visual, hemihipoplasia da
face, existência ou não de rotação cervical, presença ou
ausência de nódulo intramuscular, localização do nódulo
no pescoço e complicações evolutivas;
d) tratamento: data da primeira consulta, data da última
consulta, data do início da melhora, período entre o
diagnóstico e a melhora do estado clínico, tratamento
intensivo, tratamento mínimo, necessidade ou não de intervenção cirúrgica, tempo total de tratamento e cura.
Foram incluídos no estudo recém-nascidos ou lactentes
de até seis meses de idade, sem doenças neurológicas, com
diagnóstico de TC. Foram excluídas crianças encaminhadas
ao ambulatório da Unicamp com mais de seis meses de idade,
com doenças neurológicas ou que foram submetidas a tratamento cirúrgico. O diagnóstico de TC foi clínico, a partir da
observação da posição e da palpação de nódulo muscular.
A classificação do tratamento em intensivo ou mínimo
foi feita de acordo com a adesão e a freqüência de sessões
fisioterapêuticas. O tratamento intensivo consistiu na realização diária de sessões fisioterapêuticas, contando com a
adesão dos pais para a aplicação dos exercícios e dos cuidados domiciliares. O fisioterapeuta acompanhou as crianças
no ambulatório, em sessões semanais ou quinzenais, de
acordo com a disponibilidade do paciente para retornar.
Nessas sessões, os pais foram treinados e orientados para
continuar o tratamento em casa. O tratamento foi realizado
de acordo com Leung e Leung
(19)
e consistiu em analgesia
com calor local superficial, massoterapia e alongamentos
para o esternocleidomastoideo, com a criança em decúbito
dorsal. Com uma das mãos apoiando o ombro ipsilateral
ao músculo contraído, aplicou-se, com a outra mão, uma
flexão lateral da cabeça em direção ao ombro contralateral.
Em seguida, repetiu-se este alongamento, tentando realizar rotação cervical simultânea à flexão lateral para o lado
contraído. Cada alongamento foi realizado cinco vezes,
permanecendo por dez segundos em cada posição. Após o
término do atendimento, os pais foram orientados para que
os exercícios domiciliares fossem feitos duas vezes ao dia,
de acordo com Emery
(15)
. Em complementação aos exercí-
cios domiciliares, foi solicitado aos pais que observassem e
corrigissem o posicionamento da cabeça da criança durante
o sono, o transporte e a amamentação, de modo a favorecer
o alongamento passivo do músculo contraído e, também,
solicitou-se que intensificassem o tratamento com estímulos
visuais e sonoros, procurando favorecer a movimentação
ativa do pescoço de forma lúdica
(11)
.
O tratamento mínimo correspondeu a sessões semanais
ou quinzenais no Ambulatório de Fisioterapia, sem a adesão
domiciliar diária. Este tratamento foi direcionado às famílias
que não efetuaram o tratamento em casa por dificuldades
no aprendizado, insegurança ou impossibilidade de vir ao
hospital regularmente para receber orientações a respeito do
tratamento fisioterapêutico.
O critério adotado para determinar a cura do TC e alta
da fisioterapia consistiu na avaliação clínica, na qual o fisioterapeuta evidenciou a ausência de nódulo à palpação, a
cabeça posicionada na linha média, com livre amplitude nos
movimentos cervicais.
Os dados dos dois grupos foram comparados por meio do
teste do qui-quadrado e do teste exato de Fisher, com nível
de significância fixado em p<0,05. br="">Resultados
Os dados referentes aos antecedentes maternos, antecedentes pessoais, apresentação dos dados clínicos e do tratamento
estão apresentados na Tabela 1. Todas as crianças nasceram a
termo. A cura foi observada em 77% das crianças do grupo
de tratamento mínimo e em 100% das crianças do grupo de
tratamento intensivo. O total de complicações evolutivas e
o tempo para a cura foram significantemente menores nos
pacientes submetidos ao tratamento intensivo (p=0,02).
Não foi observada diferença na comparação entre as demais
variáveis.
Discussão
O TC consiste em uma alteração músculo-esquelética
que acomete principalmente neonatos e lactentes, sendo
o esternocleidomastoideo o principal músculo envolvido.
Os pacientes portadores de TC apresentam uma inclinação
da cabeça ipsilateral ao esternocleidomastoideo contraí-
do e rotação cervical para o lado contralateral, podendo
ou não estar presente um nódulo na porção média do
músculo
(10,15-22)
.
Embora exista na literatura grande número de trabalhos
que demonstrem a eficácia da fisioterapia para o tratamento
de crianças com TC
(9,15-22)
, pouco foi descrito sobre a freqüência dos exercícios e do acompanhamento ambulatorial para se
obter melhores resultados em menor tempo de tratamento
No entanto, o diagnóstico precoce e o tratamento intensivo
fisioterapêutico parecem ser uma abordagem eficaz para
crianças menores de um ano de idade
Geral
(n=47)
Tratamento
mínimo
(n=13)
Tratamento
intensivo
(n=34)
Mínimo versus
intensivo
p
Idade materna (anos) 24±6 25±7 23±6 >0,05
Primigesta 35 (75%) 10 (77%) 25 (74%) >0,05
Parto >0,05
Normal 21 (45%) 6 (46%) 15 (44%)
Fórceps 19 (40%) 5 (39%) 14 (41%)
Cesárea 7 (15%) 2 (15%) 5 (15%)
Sexo masculino 25 (53%) 7 (54%) 18 (53%) >0,05
Peso ao nascer (g) 2899±304 2870±281 2910±312 >0,05
Dias ao diagnóstico 67±40 65±40 67±39 >0,05
Cor branca 42 (89%) 12 (92%) 5 (15%) >0,05
Doenças associadas >0,05
Luxação de quadril 4 (8%) 2 (15%) 2 (6%)
Fratura de clavícula 2 (4%) 2 (15%) 0
Pé torto congênito 1 (2%) 0 1 (3%)
Achados clínicos >0,05
Hemihipoplasia facial 6 (13%) 3 (23%) 3 (9%)
Rotação cervical 14 (30%) 5 (39%) 9 (26%)
Nódulo 46 (98%) 12 (92%) 34 (100%)
Lateralidade >0,05
Direita 25 (53%) 9 (69%) 16 (47%)
Esquerda 22 (47%) 4 (31%) 18 (53%)
Complicações evolutivas 0,02
Estrabismo 1 (2%) 1 (8%) 1 (3%)
Hemi-hipoplasia facial 2 (4%) 2 (15%) 0
Escoliose 2 (4%) 1 (8%) 0
Início da melhora (dias) 30±41 56±70 20±14 >0,05
Cura (dias) 90±64 132±95 74±38 0,02
Tabela 1 – Dados maternos, neonatais e referentes ao tratamento das 47 crianças com torcicolo congênito
248 Rev Paul Pediatr 2008;26(3):245-50.
No Brasil, os recursos são precários e existe muita dificuldade na adesão ao tratamento fisioterapêutico diário por
grande parte das famílias atendida nos serviços públicos
universitários. Devido a tal situação, pôde-se observar, nesse
estudo, que algumas famílias aderiram completamente ao
tratamento, realizando o tratamento domiciliar, e outras
parcialmente, comparecendo apenas às sessões semanais no
Ambulatório de Fisioterapia.
Apesar de o TC ser uma doença bem caracterizada e haver
conseqüências estéticas desfavoráveis para crianças não tratadas
precocemente, ainda não há um consenso sobre sua etiologia.
Estudos tentam associar estatisticamente a causa do TC com o
histórico obstétrico. Uma das possíveis causas e principal fator
da patogênese do TC pode ser o trauma no parto
(24)
.
Hsieh et al
(25)
constataram uma incidência de 2% de TC
em partos traumáticos e de 0,3% em partos não traumáticos.
No presente estudo, em 40% dos casos o parto foi fórceps.
MacDonald
(26)
observou, em avaliação de 50 crianças portadoras de TC, que 24% delas fizeram uso de fórceps durante
o parto.
Outro achado importante associado ao TC e relacionado a
traumas durante o parto é o alto índice de crianças nascidas
de mães primigestas. Das 47 crianças deste estudo, 75% das
mães eram primigestas. Esta observação é similar ao referido
Geral
(n=47)
Tratamento
mínimo
(n=13)
Tratamento
intensivo
(n=34)
Mínimo versus
intensivo
p
Idade materna (anos) 24±6 25±7 23±6 >0,05
Primigesta 35 (75%) 10 (77%) 25 (74%) >0,05
Parto >0,05
Normal 21 (45%) 6 (46%) 15 (44%)
Fórceps 19 (40%) 5 (39%) 14 (41%)
Cesárea 7 (15%) 2 (15%) 5 (15%)
Sexo masculino 25 (53%) 7 (54%) 18 (53%) >0,05
Peso ao nascer (g) 2899±304 2870±281 2910±312 >0,05
Dias ao diagnóstico 67±40 65±40 67±39 >0,05
Cor branca 42 (89%) 12 (92%) 5 (15%) >0,05
Doenças associadas >0,05
Luxação de quadril 4 (8%) 2 (15%) 2 (6%)
Fratura de clavícula 2 (4%) 2 (15%) 0
Pé torto congênito 1 (2%) 0 1 (3%)
Achados clínicos >0,05
Hemihipoplasia facial 6 (13%) 3 (23%) 3 (9%)
Rotação cervical 14 (30%) 5 (39%) 9 (26%)
Nódulo 46 (98%) 12 (92%) 34 (100%)
Lateralidade >0,05
Direita 25 (53%) 9 (69%) 16 (47%)
Esquerda 22 (47%) 4 (31%) 18 (53%)
Complicações evolutivas 0,02
Estrabismo 1 (2%) 1 (8%) 1 (3%)
Hemi-hipoplasia facial 2 (4%) 2 (15%) 0
Escoliose 2 (4%) 1 (8%) 0
Início da melhora (dias) 30±41 56±70 20±14 >0,05
Cura (dias) 90±64 132±95 74±38 0,02
Tabela 1 – Dados maternos, neonatais e referentes ao tratamento das 47 crianças com torcicolo congênito
248 Rev Paul Pediatr 2008;26(3):245-50.
Torcicolo congênito: avaliação de dois tratamentos fisioterapêuticospor MacDonald
(26)
, que encontrou 50% de mães primigestas
em crianças com TC, e por Ling e Low(27)
, que mostraram
48% de primigestas em sua casuística.
Nesse estudo, foram registradas algumas doenças associadas ao TC, como a luxação congênita de quadril em 8%
dos casos, fratura de clavícula em 4% e pé torto congênito
em 2% das crianças. De maneira similar à relatada na literatura, a luxação congênita de quadril foi a doença mais
associada ao TC
(1)
. Morrison e MacEwen
(28)
observaram
incidência de displasias de quadril em aproximadamente
14% dos pacientes com TC. Walsh e Morrisy
(29)
indicam
a investigação de displasia de quadril sempre que há TC,
visto que tais autores encontraram associação entre ambas
em 8% dos casos.
A ocorrência de TC em crianças nascidas de partos cesáreas
é outro achado importante já relatado por MacDonald
(26)
, que
observou incidência de 24% em filhos de mães submetidas a
cesárea, enquanto Ling e Low(27)
relataram incidência de 9%.
No presente estudo, com 47 crianças portadoras de TC, 15%
nasceram de parto cesáreo, sugerindo que a causa do TC pode
não estar associada exclusivamente a traumas durante o parto.
Assim como relatado na literatura
(9)
, no presente estudo
não houve diferença estatística quanto à distribuição por
sexo, sendo 25 crianças do sexo masculino (53,2%) e 22 do
feminino (46,8%).
O achado clínico mais freqüente neste estudo foi a presença
de nódulo intramuscular, em 97,9% dos casos. Este resultado
difere do registrado por Morrison e MacEwen
(28)
, que encontraram nos 232 pacientes analisados maior freqüência de
rotação cervical (81%). Segundo Chandler e Altenberger
(10)
,
o nódulo pode estar presente no nascimento ou se manifestar
entre o décimo e o 14º dia de vida, aumentando de tamanho
por 14 a 28 dias.
A idade média ao diagnóstico de TC, no presente estudo,
foi de aproximadamente 50 dias, enquanto, na população analisada por Morrison e MacEwen
(28)
, aproximadamente metade
dos pacientes tinha menos de 21 dias de vida. Acredita-se
que o diagnóstico mais tardio possa estar ligado à não atenção
ao nódulo clinicamente presente por parte do médico ou ao
acesso tardio à rede básica de atendimento de puericultura.
No entanto, os resultados do presente estudo estão de acordo
com Chandler e Altenberg
(10)
,que observaram manifestações
clínicas mais evidentes quando o nódulo não foi verificado
precocemente e o diagnóstico foi tardio.
Vários métodos têm sido usados no tratamento do TC e
muitos autores registraram bons resultados com o tratamento
fisioterapêutico
(15-30)
. Nesta pesquisa, observou-se cura em
todos os pacientes que seguiram o tratamento até o final e
apenas três
nte e não
traumático ao paciente
(17)
. O tempo para obter a cura depende
da intensidade e freqüência de realização da fisioterapia. O
tratamento assistido e assumido pelos pais ou responsáveis
pela criança é outro fator importante na obtenção da cura em
tempo reduzido. A conscientização e comprometimento dos
familiares no tratamento diário é um fator importante, que
deve ser explicado pelo fisioterapeuta durante a orientação
dos exercícios.
É importante ressaltar que a resposta ao tratamento fisioterapêutico também foi positiva para o grupo do tratamento
mínimo. Embora significativamente mais demorada do que
no grupo de tratamento intensivo, a cura foi obtida em dez
(77%) crianças submetidas apenas às sessões semanais de
fisioterapia, demorando 130 dias até a resolução do quadro.
Tais crianças também apresentaram maior número de complicações evolutivas. Os resultados comprovam que a fisioterapia
pode ser indicada como método inicial de tratamento para
o TC, mesmo nos casos em que os familiares não tenham
condições de aderir ao tratamento domiciliar intensivo. Tais
resultados obtidos com o tratamento mínimo foram similares aos obtidos por Emery
(15)
, que relatou a importância da
fisioterapia no tratamento de crianças portadoras de TC.
Apesar das limitações inerentes a um estudo retrospectivo,
procurou-se enfatizar o diagnóstico precoce, a importância
Rev Paul Pediatr 2008;26(3):245-50. 249
Referencia
e eficácia do tratamento fisioterapêutico intensivo ou mí-
nimo para o TC, indicando aos profissionais que cuidam
de neonatos, como os fisioterapeutas, pediatras e cirurgiões
pediátricos, a importância do acompanhamento domiciliar
para a resolução do TC em tempo reduzido, com redução da
ansiedade dos pais.
Agradecimentos
À Camila Isabel da S. Santos, fisioterapeuta do Hospital
de Clínicas da Universidade Estadual de Campinas (HCUnicamp), amiga e colega de trabalho, pela receptividade e
cooperação neste manuscrito.
1. Wei JL, Schwartz KM, Weaver AL, Orvidas LJ. Pseudotumor of infancy and
congenital muscular torticollis: 170 cases. Laryngoscope 2001;111:688-95.
2. Cheng JC, Au AW. Infantile torticollis: A review of 624 cases. J Pediatr Orthop
1994;14:802-8.
3. Hollier L, Kim J, Grayson BH, McCarthy JG. Congenital muscular torticollis
and the associated craniofacial changes. Plast Reconstr Surg 2000;105:
827-35.
4. Davids JR, Wenger DR, Mubarak SJ. Congenital muscular torticollis: sequela of intrauterine or perinatal compartment syndrome. J Pediatr Orthop
1993;13:141-7.
5. Burstein FD, Cohen SR. Endoscopic surgical treatment for congenital muscular
torticollis. Plast Reconstr Surg 1998;101:20-4.
6. Nové-Josserand G, Viannay C. Pathogénie du torticollis congénital. Rev
d’Orthop 1906;7:397.
7. Kempf F. Üeber ursache und behandlung des caput obstipum musculare.
Langenbecks Arch Chir 1904;73:351-87.
8. Middleton DS. The pathology of congenital torticollis. Br J Surg 1930;18:188-204.
9. Wolfort FG, Kanter MA, Miller LB. Torticollis. Plast Reconstr Surg 1989;84:682-92.
10. Chandler FA, Altenberg A. Congenital muscular torticollis. JAMA 1944;125:476-83.
11. Chen CE, Ko JY. Surgical treatment of muscular torticollis for patients above
6 years of age. Arch Orthop Trauma Surg 2000;120:149-51.
12. Gonzales J, Ljung BM, Guerry T, Schoenrock LD. Congenital torticollis: evaluation by fine-needle aspiration biopsy. Laryngoscope 1989;99:651-4.
13. Dunne KB, Clarren SK. The origin of prenatal and postnatal deformities. Pediatr
Clin North Am 1986;33:1277-97.
14. Bredenkamp JK, Hoover LA, Berke GS, Shaw A. Congenital muscular torticollis.
A spectrum of disease. Arch Otolaryngol Head Neck Surg 1990;116:212-6.
15. Emery C. The determinants of treatment duration for congenital muscular
torticollis. Phys Ther 1994;74:921-9.
16. Parikh SN, Crawford AH, Choudhury S. Magnetic resonance imaging in the
evaluation of infantile torticollis. Orthopedics 2004;27:509-15.
17. van Vlimmeren LA, Helders PJ, van Adrichem LN, Engelbert RH. Torticollis and plagiocephaly in infancy: therapeutic strategies. Pediatr Rehabil
2006;9:40-6.
18. Cheng JC, Chen TM, Tang SP, Shum SL, Wong MW, Metreweli C. Snapping
during manual stretching in congenital muscular torticollis. Clin Orthop Relat
Resp 2001:237-44.
19. Leung YK, Leung PC. The efficacy of manipulative treatment for sternomastoid
tumours. J Bone Joint Surg Br 1987;69:473-8.
20. Luther BL. Congenital muscular torticollis. Orthop Nurs 2002;21:21-7.
21. Shepherd RB. Fisioterapia em pediatria. 3
a
ed. São Paulo: Livraria Santos
Editora; 1995.
22. Cheng JC, Tang SP, Chen TM, Wong MW, Wong EM. The clinical presentation
and outcome of treatment of congenital muscular torticollis in infants-a study
of 1086 cases. J Pediatr Surg 2000;35:1091-6.
23. Do TT. Congenital muscular torticollis: current concepts and review of treatment. Curr Opin Pediatr 2006;18:26-9.
24. Coventry MB, Harris LE. Congenital muscular torticollis in infancy: some
observations regarding treatment. J Bone Joint Surg Am 1959;41-A:815-22.
25. Hsieh YY, Tsai FJ, Lin CC, Chang FC, Tsai CH. Breech deformation complex
in neonates. J Reprod Med 2000;45:933-5.
26. MacDonald D. Sternomastoid tumour and muscular torticollis. J Bone Joint
Surg Br 1969;51:432-43.
27. Ling CM, Low YS. Sternomastoid tumor and muscular torticollis. Clin Orthop
Relat Res 1972;86:144-50.
28. Morrison DL, MacEwen GD. Congenital muscular torticollis: observations
regarding clinical findings, associated conditions, and results of treatment. J
Pediatr Orthop 1982;2:500-5.
29. Walsh JJ, Morrissy RT. Torticollis and hip dislocation. J Pediatr Orthop
1998;18:219-21.
30. Canale ST, Griffin DW, Hubbard CN. Congenital muscular torticollis. A longterm follow-up. J Bone Joint Surg Am 1982;64:810-6


ESTUDO INDICA QUE CIRURGIA NEM SEMPRE É MELHOR QUE TRATAMENTO FISIOTERÁPICO PARA TRATAR JOELHO
Para tratar de um rompimento do menisco ou artrite no joelho, a cirurgia não necessariamente é a melhor solução.
A fisioterapia também pode dar bons resultados, segundo um estudo clínico publicado nesta terça-feira (19/03/2013) nos Estados Unidos.
"Nossas pesquisas demonstram que não existe um tratamento único e melhor, já que tanto as pessoas tratadas com fisioterapia como com cirurgia no joelho (artroscopia) apresentaram uma notável melhora", disse Jeffrey Katz, professor de Cirurgia Ortopédica da Escola de Medicina da Universidade de Harvard.

COMO SOBREVIVER A UM ATAQUE CARDÍACO QUANDO ESTIVER SOZINHO.




TENDINITE DO BÍCEPS - Veja quais tratamentos FISIOTERAPÊUTICOS



















- Dividindo Conhecimentos!!!!
- *****BANDAGENS*****
- ****** Botulismo******
- **Complacência pulmonar & Anatomia***
- ***ANGULO DE COBB X Ortopedia***
- ****REFLEXOS PRIMITIVOS****
- ****RX de Displasia de quadril***
- Disreflexia autonômica + TTO Fisioterapeutico
- Lesões do Nervo Radial
- \o/A Propriocepção\o/
- \o/ \o/Cervicalgia\o/ \o/
- ***Cadeira de rodas*******
- Artroplastia de quadril
- Osteoporose,Osteoartrose e Artroplastia
- Exercícios para Pós operatório
- Crioterapia,mecanoterapia X Fisioterapia
- Prevenção de quedas em idosos
- Ataxia e fisioterapia para coluna
- A Escala de Coma de Glasgow
- Ataxia de friedreich
- Paralisia Braquial Obstétrica
- Paralisia Braquial Obstétrica
- Reabilitação AVE
- Reabilitação para Hemiplégicos
- Postura em quatro apoios.
- Exercício Pendular de Codman
- Resistência Elástica
- Respiratória
- Respiração de Cheyne-Stokes
- reabilitação pulmonar
- Marcha
- Testes
- Cérebro humano
- Sistema nervoso
- Síndrome de Marfan
- Cirrose Hepática Ascite
- Broncopneumonia
- Cólica Menstrual
- O Assoalho Pélvico
- Fisioterapia na Incontinência
- Constipação Intestinal
- Disfunções Sexuais
- gasometria
- AVALIAÇÃO EM UTI
- SHANTALA
- Entorse de pescoço
- A dor no peito pós-infarto
- Cérebro humano
- Aromaterapia
- Língua Brasileira de Sinais
- A CROMOTERAPIA
- Pedras que curam
- Dicas e diétas
- Plantas medicinais
- Granuloma Piogênico
- (Página sem titulo)
- grafologia
- hemorragia nasal
- 3ª Semana de Fisioterapia!
- Apresentação de banners
- Primeiros socorros
- Alergia
- Remédios Caseiros
- Síndrome do túnel do carpo
- Escoliose
- Receitas de Café-da-manhã
- lanches rápidos
- Receitas Práticas.
- deformidades dos pés
- imagens diversas
- linfedema
- Artrite reumatóide
- Dor de garganta /Faringite /Amidaglite
- Sintomas de HIV
- hemorroidas
- Sifilis sintomas e tratamento
- Apendicite sintomas e tratamento
- Hemograma E DOENÇAS
- Sintomas da Tireoide
- Pneumonia
- Insuficiência Cardíaca
- Sintomas do infarto
- Infarto em Jovens
- Choque circulatório
- Malefícios do cigarro
- PALPITAÇÕES, TAQUICARDIA E ARRITMIAS CARDÍACAS
- Pressão baixa existe
- PROLAPSO DA VÁLVULA MITRAL | Sintomas, causas
- ENDOCARDITE | Sintomas e tratamento
- SOPRO NO CORAÇÃO | Causas, sintomas e tratamento
- HIPERTENSÃO ARTERIAL | Sintomas e tratamento
- PATOLOGIAS
- Sal e hipertensão
- DIURÉTICOS | Furosemida, Hidroclorotiazida...
- FEBRE REUMÁTICA,PARKINSON
- DOR NO PEITO | Causas e sintomas
- HIPERTENSÃO ARTERIAL DE DIFÍCIL CONTROLE
- EDEMA PULMONAR AGUDO | Sintomas e tratamento
- \o/ \o/fisioterapia geral \o/ \o/
- Remédios caseiros 2
- APOSTILA DE CINÉSIOTERAPIA
- Entorse de joelho ou Lesão do LCA
- Artesanato,penteados e vestidos de noiva
- Util Dicas | Dicas e Truques úteis
- LINGUAGEM CORPORAL
- comidas tipicas, acompanhamentos...
- livro de receitas
- Reciclagem X Artesanato e bordados passo a passo
- Receitas da Confeitaria Colombo
- APRENDENDO A FAZER TRICO E CROXE
- aplicação de henna nas sobrancelhas
- Unhas decoradas e modas e moldes
- deformidades do esqueleto
- cursos on line
- filmes completos e dublados
- Simpatias e Reza forte pra acabar com traição
- COMO EVITAR A INFECÇÃO URINÁRIA?
- Orações para todos os fins
- UTILIDADES DOMESTICAS...TIRAR MANCHAS DE ROUPAS
- Artesanato com biscuit
- fotos de expressão facial e seus significados
- Livre- das dores....
- Espiritismo
- receitas de chá medicinal
- receitas de como fazer sabão e outros
- Acupuntura
- Acupuntura 2
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- receitas
- Amarração
- Receitas Práticas e receitas de boteco
- contactos